การพัฒนา Digital Healthcare ด้วย AI
ผู้เรียบเรียง
จิรารัตน์ วงษ์ศรีสวัสดิ์
บรรณารักษ์ปฏิบัติการ ฝ่ายบริการ
สำนักหอสมุด มหาวิทยาลัยเกษตรศาสตร์
AI (Artificial Intelligence) คือระบบหรือโปรแกรมคอมพิวเตอร์ที่สามารถแสดงผลการคิดและการตัดสินใจเพื่อสนับสนุนการทำงานของมนุษย์ได้ โดยการป้อนข้อมูลและอัลกอริทึม (Algorithm) เฉพาะด้าน เช่น การวิเคราะห์ข้อมูล การทำความเข้าใจภาษาธรรมชาติ การประมวลผลภาพ ฯลฯ ทำให้ AI สามารถเข้ามาเป็นส่วนหนึ่งในชีวิตประจำวันของมนุษย์อย่างง่ายดาย ทั้งบทบาทในด้านการเรียนการสอน การเกษตร หรือแม้แต่ด้านการแพทย์และการรักษาพยาบาล เหล่านี้ชี้ให้เห็นว่า AI สามารถทำงานร่วมกับมนุษย์เพื่อเพิ่มประสิทธิภาพและความแม่นยำได้ในหลากหลายอุตสาหกรรม
หากกล่าวถึง AI ในการแพทย์ ต้องทำความเข้าใจกับความหมายของ Digital Healthcare นั่นก็คือการดูแลสุขภาพที่ผนวกบริการการรักษาเข้ากับเทคโนโลยีดิจิทัล โดยการนำ AI มาใช้เป็นเครื่องมือสำคัญในด้านสาธารณสุขเพื่อจัดการข้อมูลทางการแพทย์ ประเทศไทยเริ่มมีการนำเทคโนโลยี AI มาช่วยเสริมการทำงานของบุคลากรทางการแพทย์ได้สักระยะหนึ่งแล้ว และพัฒนามากขึ้นในช่วงการระบาดของโควิด – 19 เนื่องจากการเข้ารับการรักษาของผู้ป่วยเป็นไปด้วยความลำบาก เช่น การเสี่ยงติดเชื้อเมื่อเข้ามาที่โรงพยาบาล การติดตามนัดของผู้ป่วย จำนวนผู้ป่วยที่มีมากเกินไป การจัดสรรทรัพยากรทางการแพทย์ เป็นต้น
AI ใน Digital Healthcare จึงมีบทบาทสำคัญเพื่อช่วยลดปัญหาต่าง ๆ เช่น ช่วยคาดการณ์ผลกระทบของโควิด – 19 ต่อสถานพยาบาลและผู้ป่วย ในด้านการส่งตัวผู้ป่วยและทรัพยากรที่ใช้ในการรักษา การให้ AI คำนวณผู้ป่วยที่ต้องการใช้เครื่องช่วยหายใจ เป็นต้น (หน่วยบริหารและจัดการทุนด้านการพัฒนากำลังคนและทุนด้านการพัฒนาสถาบันอุดมศึกษาการวิจัยและการสร้างนวัตกรรม, 2566)
การให้ AI วิเคราะห์อาการของโรคต่าง ๆ ได้นั้นต้องผ่านกระบวนการการเรียนรู้ร่วมกับการพัฒนาเทคโนโลยี และส่วนสำคัญคือทักษะของผู้ใช้งาน อีกทั้งต้องใส่ข้อมูลการรักษาพยาบาลที่ถูกต้องและมีจำนวนมากพอ เพราะการอ่านข้อมูลผู้ป่วยของ AI ต้องอาศัยภาพถ่ายหรือบันทึกการรักษาค่อนข้างมากเพื่อเปรียบเทียบและประมวลผล โดย AI จะเรียนรู้ด้วยเทคโนโลยี Machine Learning และ Deep Learning เพื่อทำความเข้าใจข้อมูลจนสามารถแสดงผลการวิเคราะห์ การคาดการณ์ และแนะนำการตัดสินใจ การเลือกวิธีรักษาแก่บุคลากรทางการแพทย์ได้ ตัวอย่างของ Digital Healthcare ที่นำ AI มาใช้ในการปฏิบัติงานร่วมกับแพทย์ในประเทศไทย ได้แก่
1. การวินิจฉัยโรค
1.1. การอ่านฟิล์มเอกซเรย์: AI ช่วยตรวจจับมะเร็ง ความผิดปกติของกระดูกหรือโรคทางระบบประสาทได้ โดยเมื่อปี พ.ศ. 2565 ที่ผ่านมา โรงพยาบาลบำรุงราษฎร์มีการพัฒนาและเริ่มใช้งาน “Radiology AI” ซึ่งเป็นปัญญาประดิษฐ์ด้านรังสีวิทยา สามารถช่วยวิเคราะห์ภาพเอกซเรย์และแมมโมแกมของโรคมะเร็งได้ ประกอบด้วย 1.) Radiology INSIGHT CXR ซึ่งช่วยวิเคราะห์ภาพเอกซเรย์ทรวงอก และ 2.) Radiology INSIGHT MMG ช่วยวิเคราะห์มะเร็งเต้านม นอกจากนี้ยังสามารถช่วยวินิจฉัยความผิดปกติของปอดหรือการคัดกรองมะเร็งในระยะแรกได้ (Bumrungrad International Hospital, 2565)
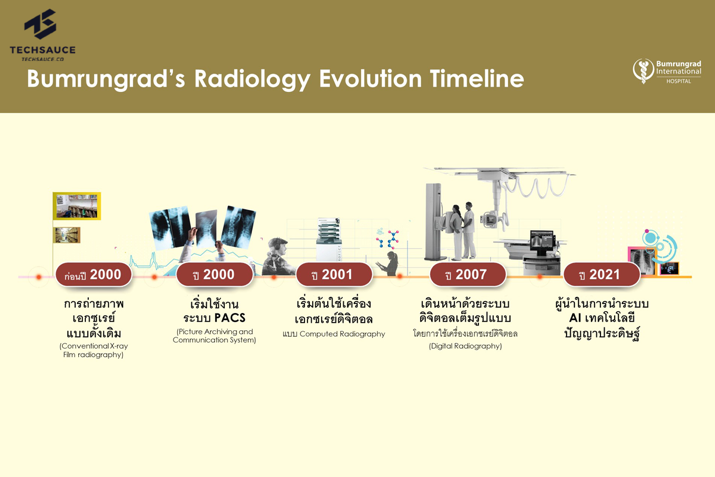
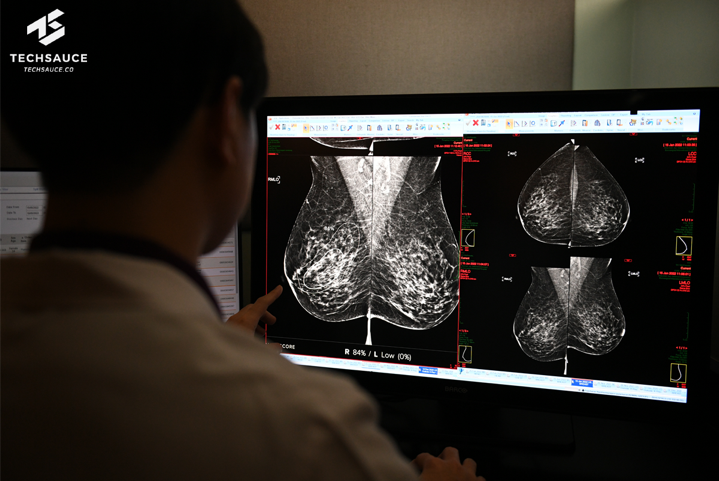
ที่มา : https://techsauce.co/tech-and-biz/bumrungrad-brings-radiology-ai-to-analyze-lung-disorders
1.2.โปรแกรมคัดกรองภาวะเบาหวานเข้าจอประสาทตาด้วยระบบ ARDA Platform โดย AI จะอ่านภาพถ่ายของจอประสาทตาเพื่อวิเคราะห์ผลของภาวะเบาหวาน
2. ภาวะสายตาสั้น (Myopia)
โรงพยาบาลพญาไท 3 ได้นำเทคโนโลยี SmartSight ที่ควบคุมด้วย AI มาใช้พัฒนาการผ่าตัดรักษาภาวะสายตาผิดปกติ เรียกว่า “การผ่าตัดแบบ ReLEx” ให้สามารถคำนวณรูปร่าง การเคลื่อนไหวของดวงตา ทั้งก่อนและระหว่างการผ่าตัด ช่วยให้จักษุแพทย์สามารถทำให้สามารถวัดผลและเสนอแนวทางการจัดการกับภาวะสายตาสั้นในวิธีที่ครอบคลุมที่สุด
3. การวิเคราะห์ผลเลือด
สามารถให้ AI ช่วยในการอ่านเซลล์เม็ดเลือด วิเคราะห์ระดับออกซิเจนในเลือด การตรวจหาเซลล์มะเร็งในเลือด วิเคราะห์ความเสี่ยงต่อโรคหัวใจและหลอดเลือด เป็นต้น ถือเป็นการช่วยลดระยะเวลาในการวิเคราะห์และระบุสาเหตุของโรคในระยะเริ่มต้นได้อย่างรวดเร็ว
4. Wearable Devices
การติดตามและตรวจสอบสุขภาพของผู้ป่วยผ่าน Wearable Devices เช่น นาฬิกาอัจฉริยะ สมาร์ทโฟนและแท็บเล็ต ไปจนถึงอุปกรณ์ติดตามการออกกำลังกายอื่น ๆ ที่สามารถตรวจวัดอัตราการเต้นของหัวใจ ระดับน้ำตาลในเลือด และข้อมูลสุขภาพอื่น ๆ โดยมักใช้เครื่องมือเหล่านี้เพื่อติดตามข้อมูลสุขภาพ เข้าถึงข้อมูลทางการแพทย์ และติดต่อกับผู้ให้บริการด้านการดูแลสุขภาพ ยกตัวอย่างการพัฒนาอุปกรณ์ Wearable Devices ของโรงพยาบาลราชวิถี โดยตั้งแต่ปี พ.ศ. 2563 ทางโรงพยาบาลฯ เริ่มพัฒนา “SIRIRAT MODEL” ที่ใช้ในนาฬิกาอัจฉริยะ (Smart Watch) เพื่อทดสอบการติดตามผู้ป่วยเบาหวานชนิดที่ 1 ที่เสี่ยงต่อภาวะน้ำตาลต่ำในเลือด โดยนาฬิกาอัจฉริยะจะส่งสัญญาณเตือนให้ผู้ป่วยทราบว่ามีภาวะน้ำตาลต่ำในเลือดผ่านสัญญาณเตือนเมื่อมีอาการเหงื่อออก อุณหภูมิผิวหนังลดต่ำลง และหัวใจเต้นเร็วผิดปกติ จากนั้นหากผู้ป่วยสามารถแก้ไขอาการได้เองตามกระบวนการรักษาจะมีสัญญาณส่งไปที่พยาบาล และจะมีการติดตามอาการผ่านโทรศัพท์เป็นระยะอีกครั้ง หรือกรณีที่เกิดภาวะแทรกซ้อนรุนแรง ทางพยาบาลที่ตรวจสอบสัญญาณจะประสานงานหน่วยพยาบาลฉุกเฉินต่อไป โดยจับตำแหน่งผู้ป่วยจากระบบ GPS ทั้งนี้ ผลการวิจัยพบว่านาฬิกาอัจฉริยะช่วยให้ผู้ป่วยควบคุมระดับน้ำตาลในเลือดได้ดีขึ้นโดยไม่จำเป็นต้องเข้ามารับบริการที่โรงพยาบาล หรือหากเกิดเหตุการณ์ร้ายแรงก็สามารถติดต่อแพทย์ได้ทันที (ศรีรัตน์ บวรโกศล และคณะ, 2563)
5. โทรเวช (เทคโนโลยีการแพทย์ทางไกล; Telemedicine)
การนำ AI มาช่วยประมวลผลข้อมูลผู้ป่วยและให้คำปรึกษาทางการแพทย์ได้จากระยะไกล เพื่อช่วยอำนวยความสะดวกสบายสำหรับผู้ป่วยที่อยู่ในพื้นที่ห่างไกล ผู้ป่วยที่กำลังพักฟื้นและต้องติดตามอาการหลังจากการรักษาที่โรงพยาบาลหรือการผ่าตัด ผู้ป่วยที่ต้องติดตามอาการต่อเนื่องในระยะยาว เป็นต้น โดยบุคลากรทางการแพทย์ที่ดูแลสามารถให้บริการเบื้องต้นได้ เช่น การปรึกษาหรือสอบถามอาการป่วย การสั่งยา ซึ่งผู้ป่วยไม่จำเป็นต้องเดินทางไปที่โรงพยาบาล สามารถช่วยลดค่าใช้จ่ายในการเดินทางได้ นอกจากนี้บุคลากรสามารถแลกเปลี่ยนข้อมูลการรักษาร่วมกันได้ เช่น ผู้ป่วยที่ได้รับการรักษาที่โรงพยาบาลในเมือง เมื่อกลับไปรักษาอาการต่อที่โรงพยาบาลในพื้นที่แล้ว แพทย์เจ้าของไข้จากทั้ง 2 โรงพยาบาลสามารถหารือกันเพื่อติดตามอาการและแนวทางการรักษาต่อผ่านเทคโนโลยีการแพทย์ทางไกล
แผนการพัฒนาแพลตฟอร์มดิจิทัลสุขภาพ
สำนักงานพัฒนาวิทยาศาสตร์และเทคโนโลยีแห่งชาติ (สวทช.) เป็นอีกหน่วยงานที่สนับสนุน Digital Healthcare โดยเริ่มวางแผนการพัฒนาของ “แพลตฟอร์มดิจิทัลสุขภาพ (Digital Healthcare Platform)” ร่วมกับหน่วยงานอื่น ๆ เพื่อยกระดับการบริการทางการแพทย์แก่ประชาชนที่ต้องการเข้าถึงการรักษาพยาบาล แผนการดำเนินงานของการพัฒนาแพลตฟอร์มต่าง ๆ มีระยะเวลา 5 ปี เริ่มในปี พ.ศ. 2567 – 2571 มีจำนวนทั้งหมด 4 โครงการ ซึ่งมีจุดมุ่งหมาย ดังนี้
ตารางแสดงแผนปฏิบัติการแพลตฟอร์มดิจิทัล (สำนักงานพัฒนาวิทยาศาสตร์และเทคโนโลยีแห่งชาติ, 2566)
โครงการ | แผนดำเนินงาน |
|---|---|
| 1. แพลตฟอร์มบริการการแพทย์ปฐมภูมิและระบบเบิกจ่าย (A-MED Care) แพลตฟอร์มบริการสุขภาพสำหรับผู้ป่วยในที่บ้าน (A-MED Homeward) และแพลตฟอร์มการเบิกจ่าย (e-Claim Gateway) | ให้บริการผู้ป่วยใน (IDP) และผู้ป่วยนอก (OPD) ที่มีอาการเจ็บป่วยน้อยหรือรักษาตัวอยู่ที่บ้าน และสามารถเบิกจ่ายผ่านระบบการบันทึกข้อมูลสำหรับเบิกจ่ายอิเล็กทรอนิกส์ (e-Claim Gateway) |
| 2. แพลตฟอร์มบริการการแพทย์ฉุกเฉิน (D1669) | มุ่งให้ประชาชนใช้บริการ D1669 1 ล้านคน/ปี โดยเมื่อได้รับแจ้งเหตุฉุกเฉิน ศูนย์ D1669 ที่เชื่อมต่อกับศูนย์รับแจ้งเหตุฉุกเฉินสามารถระบุพิกัดโดยระบบ GPS และเชื่อมกับระบบสารสนเทศการแพทย์ฉุกเฉิน (ITEMS) |
| 3. แพลตฟอร์มบริการข้อมูลและเฝ้าระวังโรคของกรมควบคุมโรค (DDC-Care) | ประชาชนสามารถเข้าถึงข้อมูลข่าวสารด้านสุขภาพและการเฝ้าระวังโรคได้ (Location-based) โดยให้บริการข้อมูลร่วมกับกรมควบคุมโรค โรงพยาบาลรัฐ และโรงพยาบาลเอกชน |
| 4. แพลตฟอร์มล่ามภาษามือทางไกลสำหรับการแพทย์ (TTRS-Care) | ให้บริการระบบล่ามทางไกลร่วมกับโรงพยาบาลรัฐ เพื่อเอื้อประโยชน์แก่ผู้พิการทางการได้ยินที่ต้องการรับการรักษา |
แนวโน้มของ Digital Healthcare
- 3D Printing หรือ 3D Bioprinting หมายถึง เครื่องพิมพ์ที่ช่วยออกแบบ ปรับแต่ง และพิมพ์อุปกรณ์ทางการแพทย์แบบ 3 มิติ เช่น พิมพ์ขาเทียม แขนเทียม ฯลฯ ช่วยให้แพทย์สามารถวางแผนการรักษาได้ดีมากขึ้น อีกทั้งยังสามารถใช้เครื่องพิมพ์ 3 มิติเพื่อผลิตอุปกรณ์ทางการแพทย์แก่พื้นที่ห่างไกล ช่วยลดค่าจ่ายได้มากเมื่อเปรียบเทียบกับเครื่องพิมพ์ขนาดใหญ่
- แฝดดิจิทัลในการดูแลสุขภาพ (Digital Twins) คือ การรักษาผู้ป่วยเพียงนำข้อมูลด้านสุขภาพ เช่น ประวัติในการรักษาพยาบาล อาการที่พบ มาประมวลผลร่วมกับฐานข้อมูลทางการแพทย์ที่มีข้อมูลของวิธีการรักษา ลักษณะของโรคต่าง ๆ หรือแม้แต่ข้อมูลพฤติกรรมผู้ป่วยจากอุปกรณ์ Wearable Devices ทำให้สามารถคาดการณ์และวางแผนแนวทางการรักษาที่เหมาะสมกับผู้ป่วยแต่ละคนได้ล่วงหน้า
- Blockchain เป็นเทคโนโลยีที่มีจุดเด่นด้านการเก็บและการตรวจสอบข้อมูล ดังนั้นจึงนำบล็อกเชนมาใช้ในการเก็บระเบียนผู้ป่วย รวบรวมสถิติการรักษา การตรวจสอบผลิตภัณฑ์ยา และการเบิกจ่ายต่าง ๆ เป็นต้น
- Virtual Reality เช่น VR Therapy เพื่อผู้ป่วยที่ต้องการการบำบัดจิตใจจากภาวะเครียดหรือภาวะซึมเศร้า การใช้ VR ช่วยในการออกกำลังกาย เป็นต้น นอกจากนี้ยังสามารถใช้เป็นสื่อการเรียนรู้ของนักศึกษาแพทย์ในการฝึกผ่าตัดได้
- Virtual Hospital เป็นบริการดิจิทัลที่ผนวกเทคโนโลยีหลาย ๆ ด้านมาทำงานร่วมกันเพื่อเสริมประสิทธิภาพในการรักษาพยาบาล และการแชร์ข้อมูลไปยังกรมการแพทย์เพื่อเป็นแหล่งข้อมูลกลางในการดึงข้อมูลการรักษาไประบบอื่น โดยหลายโรงพยาบาลในประเทศไทยได้เริ่มมีการนำ Virtual Hospital มาปรับใช้อย่างแพร่หลาย (กระทรวงสาธารณสุข, กรมการแพทย์, 2566) วิธีการเข้าใช้บริการ คือ 1.) ลงทะเบียนและนัดหมาย (Virtual Visit) 2.) พบหมอเพื่อเข้ารับคำปรึกษาผ่านช่องทางออนไลน์ (Telemedicine) 3.) แพทย์สั่งจ่ายยา (Tele-pharmacy) 4.) ชำระค่าบริการผ่าน E-payment 5.) บันทึกข้อมูลการรักษาลงในระบบ
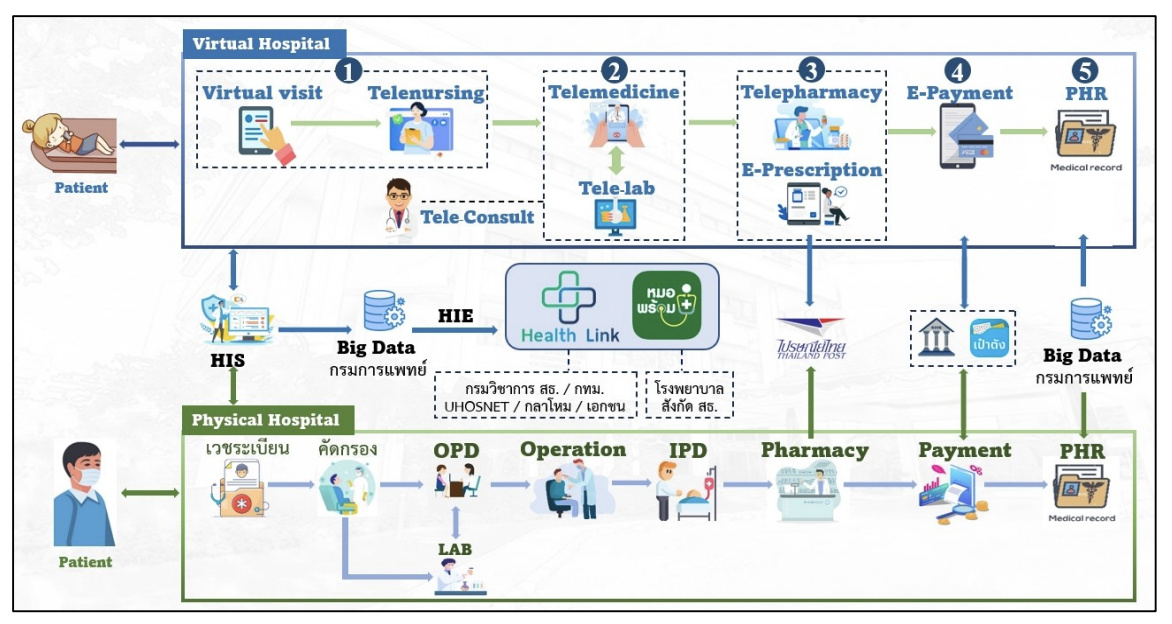
ภาพเปรียบเทียบการเข้ารับการรักษาโดย Virtual Hospital และ Physical Hospital
ที่มา: https://dmsic.moph.go.th/index/detail/9379
6. Internet of Medical Things (IoMT) คือ การประยุกต์ใช้ Internet of Things (IoT) ในการแพทย์ เช่น ช่วยให้สามารถเชื่อมต่ออุปกรณ์ของระบบการแพทย์ เช่น อุปกรณ์สวมใส่เพื่อติดตามอาการ (Wearable Devices) หรืออุปกรณ์อัจฉริยะอื่น ๆ โดยรวบรวมข้อมูลสุขภาพและส่งข้อมูลเพื่อวิเคราะห์ต่อไป สามารถช่วยในการตัดสินใจและลดระยะเวลาในกระบวนการรักษาได้มากยิ่งขึ้น ในปัจจุบันนำ IoMT มาใช้ในหลาย ๆ ด้าน เช่น โรงพยาบาลอัจฉริยะ การตรวจสุขภาพจากระยะไกล การวินิจฉัยโรคและการติดตามโรค
ข้อคำนึงในการใช้ AI ทางการแพทย์-จริยธรรมการใช้งาน AI
แม้ Digital Healthcare จะสามารถช่วยลดระยะเวลาในการรักษาผู้ป่วยและช่วยแนวยความสะดวกแก่บุคลากรทางการแพทย์ได้อย่างดี แต่การนำ AI เข้ามาใช้ย่อมต้องคำนึงถึงหลักจริยธรรม เนื่องจากการรักษาจะประกอบได้ด้วยข้อมูลสำคัญของผู้ป่วย ดังนั้นการเก็บข้อมูลส่วนตัว ข้อมูลการรักษา และสถิติต่าง ๆ ต้องเป็นไปอย่างรัดกุม นอกจากนี้การนำ AI มาใช้ต้องคำนึงถึงความถูกต้องและจำนวนข้อมูลที่มากพอเพื่อให้ AI ตัดสินได้และเสนอแนวทางการรักษาแก่แพทย์ได้แม่นยำที่สุด นั่นหมายถึงว่าแพทย์ที่ใช้เทคโนโลยีดังกล่าวต้องมีทักษะและความชำนาญค่อนข้างมากเพื่อตรวจสอบความถูกต้องของ AI ได้
แหล่งข้อมูลอ้างอิง
ดนัย อังควัฒนวิทย์. (2562). สร้างสรรค์นวัตกรรมทางการแพทย์ด้วย 3D Printing. สืบค้นจาก
https://www.rama.mahidol.ac.th/th/knowledge_awareness_health/24dec2019-1709
สำนักงานพัฒนาวิทยาศาสตร์และเทคโนโลยีแห่งชาติ. (2567). 10 Technologies to Watch 2024: แฝดดิจิทัลในการดูแลสุขภาพ
(Digital Twin in Healthcare). สืบค้นจาก
https://www.nstda.or.th/home/news_post/10-technologies-to-watch-2024-digital-twin-in-healthcare/
สุรยุติ สุขศาลา. (2564). บล็อกเชนกับการแพทย์. สืบค้นจาก https://kasets.art/iWT9HL
ศรีรัตน์ บวรโกศล, เยาวภา พรเวียง, สถิต นิรมิตมหาปัญญา, และ ชัยชาญ ดีโรจนวงศ์. (2563). การพัฒนา SRIRAT MODEL
ร่วมกับนวัตกรรมนาฬิกาอัจฉริยะสำหรับผู้ป่วยเบาหวานชนิดที่ 1 ที่เสี่ยงต่อภาวะน้ำตาลในเลือดต่ำ. วารสารกองการพยาบาล,
47 (1), 86-104. สืบค้นจาก https://he01.tci-thaijo.org/index.php/JND/article/view/242530
AIS Business. (2565). Digital Healthcare: โรงพยาบาลกับการยกระดับการรักษาผู้ป่วยด้วยนวัตกรรม. สืบค้นจาก
https://www.ais.th/en/business/enterprise/smart-digital-insights/digital-healthcare
Bumrungrad Hospital. (2565). บำรุงราษฎร์ เปิดตัว Radiology AI ปัญญาประดิษฐ์ทางรังสีวิทยา ผู้ช่วยรังสีแพทย์ในการ
วิเคราะห์ และระบุตำแหน่งภาวะความผิดปกติของปอด – มะเร็งเต้านม. สืบค้นจาก
https://www.bumrungrad.com/th/blog-news/radiology-ai-assisting-analyzing-lungs-breast-cancer
Techsauce Team. (2566). AI in MED Conference 2023 : ไม่ใช่หมอก็เข้าใจได้ ว่าจะใช้ประโยชน์ AI / ML ในวงการแพทย์
และการดูแลสุขภาพอย่างไร. สืบค้นจาก https://techsauce.co/tech-and-biz/ai-in-med-conference-2023
แหล่งข้อมูลที่เกี่ยวข้อง
Babaei, N., Zamanzadeh, V., Valizadeh, L., Lotfi, M., Kousha, A., Samad-Soltani, T., & Avazeh, M. (2024). Virtual
care in the health care system: A concept analysis. Scandinavian Journal of Caring Sciences, 38(1),
35–46. https://doi-org.kasetsart.idm.oclc.org/10.1111/scs.13227
Boretti, A. (2024). A perspective on 3D printing in the medical field. Annals of 3D Printed Medicine, 13.
https://doi-org.kasetsart.idm.oclc.org/10.1016/j.stlm.2023.100138
Huang, C., Wang, J., Wang, S., & Zhang, Y. (2023). Internet of medical things: A systematic review.
Neurocomputing, 557. https://doi-org.kasetsart.idm.oclc.org/10.1016/j.neucom.2023.126719
Kurpad, N. B., Dhanyashree, S., Shivank, V., Surya Shobith, T. A. S., & Jinny, S. V. (2024). AI-Infused
Telemedicine for Rural Wellness: A Comprehensive Approach. 2024 5th International Conference on
Innovative Trends in Information Technology, ICITIIT 2024.
https://doi-org.kasetsart.idm.oclc.org/10.1109/ICITIIT61487.2024.10580661
Melman, A., Teng, M. J., Coombs, D. M., Maher, C. G., Machado, G. C., Hutchings, O., Li, Q., Billot, L., Lung, T.,
Rogan, E., & Marabani, M. (2024). A Virtual Hospital Model of Care for Low Back Pain, Back@Home:
Protocol for a Hybrid Effectiveness-Implementation Type-I Study. JMIR Research Protocols, 13(1).
https://doi-org.kasetsart.idm.oclc.org/10.2196/50146
Sarkar, M., Lee, T. H., & Sahoo, P. K. (2024). Smart Healthcare: Exploring the Internet of Medical Things with
Ambient Intelligence. Electronics, 13(12), 2309. Retrieved from https://doi.org/10.3390/electronics13122309
Soni, T., Gupta, D., & Uppal, M. (2024). Advancements in the Internet of Medical Things in Healthcare: A
Comprehensive Systematic Review. 2024 International Conference on E-Mobility, Power Control and Smart
Systems (ICEMPS), E-Mobility, Power Control and Smart Systems (ICEMPS), 2024 International
Conference On, 1–6. https://doi-org.kasetsart.idm.oclc.org/10.1109/ICEMPS60684.2024.10559282
Zhang, Y., Stayt, L., Sutherland, S., & Greenway, K. (2024). How clinicians make decisions for patient
management plans in telehealth. Journal of Advanced Nursing, 80(9), 3516–3532.
https://doi-org.kasetsart.idm.oclc.org/10.1111/jan.16104

